查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过






急性缺血性卒中(AIS)的治疗核心是挽救缺血半暗带的脑组织。早期再灌注治疗是目前为止被循证医学证实的最有效的治疗方法,但仍有至少一半的患者可能由再灌注损伤导致预后不良。另一个极有希望既能挽救缺血半暗带,又能防止再灌注损伤的治疗措施,是针对缺血级联反应的脑细胞保护(brain cytoprotection)。
美国的卒中治疗学术产业圆桌会议(STAIR),每两年召开一次专项会议,就AIS临床研究进行探讨。STAIR的系列科学声明对促进卒中后脑细胞保护研究,起到了极大的推进作用。与此同时,针对缺血性卒中脑细胞保护的新理论、新观念、基础研究和大型临床研究不断涌现,从研发、转化、临床研究到实际临床应用,都为相关领域工作者带来了新的机遇和挑战。在此背景下,中国卒中学会于2023年4月正式成立了“脑保护学术圆桌会”(CARE),组织专家就缺血性卒中的脑细胞保护撰写了本科学声明。
20世纪70年代,针对脑缺血的保护被称为神经保护(neuroprotection),主要强调对神经元的保护。随着相关研究的不断深入,研究者提出了脑细胞保护并不仅限于对神经元的保护,而是应该包括对整个神经血管单元(NVU)保护的概念。
2019年,STAIR联盟在其科学声明中明确提出了从神经保护到脑细胞保护的建议。
2023年,美国心脏学会(AHA)/美国卒中学会(ASA)发布了《科学声明:神经血管组在大脑健康和认知障碍中的关键作用》,阐述了神经血管组学在脑健康和认知功能中的重要性,进一步深化了脑细胞保护概念。中国卒中学会发布的《中国脑血管病临床管理指南(第2版)》中,也明确提出用脑细胞保护代替原有神经保护的概念。
2024年,中国卒中学会提出声明:鉴于神经元、血管和神经胶质细胞之间的紧密关联及其在疾病发展过程中的相互影响,推荐将脑细胞保护作为更加全面、综合的概念以及整体的治疗策略,代替传统的“神经保护”一词,以涵盖更广泛的治疗对象和干预范围,为更多患者提供更为全面和个体化的治疗手段。
N-甲基-D-天冬氨酸受体(NMDAR)过度活化驱动钙离子内流,并生成大量一氧化氮,可加剧神经元死亡。γ氨基丁酸A型受体(GABAAR)通过抑制钙离子内流对抗兴奋性毒性。调控NMDAR与(GABAAR)活性对抑制兴奋性毒性、控制皮质传播性抑制(CSD)、优化再灌注损伤修复极其重要,并需关注无复流现象对治疗效果的影响。
活性氧(ROS)/活性氮(RNS)的过量产生加剧细胞损伤。抗氧化剂的应用可减轻氧化应激反应。
小胶质细胞、外周免疫细胞浸润等因素也参与脑组织梗死的进展。抗炎药物的使用有助于减轻炎症反应。
尽管大量动物实验表明,上述经典靶点可有效减少卒中动物模型的脑梗死体积并改善其功能结局,但截至目前,相关Ⅲ期临床研究多以失败告终。开发出临床上切实有效的脑细胞保护治疗方案仍然是一项严峻的挑战。
研究者不断针对系列新靶点进行相关研究,并从传统的脑细胞保护靶点转向更上游、更广泛的领域,包括小RNA、蛋白质修饰等,即不局限于脑细胞保护的特定环节或药物靶点,而是关注脑细胞保护的整体病理生理过程,从更深层次、更广泛的角度探索脑细胞保护机制。
可通过与蛋白、DNA和RNA相互作用,参与多种细胞活动(如细胞凋亡、氧化应激、炎症反应和血管生成等),有望作为新型的AIS脑细胞保护药物。尤其是环状RNA,在组织中显示出高度的时空特异性,有望成为AIS的潜在治疗靶点。
通过影响缺血级联反应的多个方面,包括兴奋性毒性、氧化应激和神经炎症等进行多个层面进行干预,实现多重效应终点。此外,由中医药多组分、多途径、多环节、多靶点的协同作用引申出的“以药试靶”“以靶组方”“态靶结合”等观点,也是一种多靶点保护新模式,拥有巨大的发展潜力。
中国卒中学会提出声明:缺血性卒中的脑细胞保护除关注经典靶点外,还应加强对潜在的新靶点从基础到临床的转化研究;呼吁开展更多从单靶点到多靶点联合保护的深入研究;呼吁开展针对中医药的系列高质量临床研究。
STAIR联盟系列科学声明提出三大原则:①将临床前研究分为Ⅰ、Ⅱ、Ⅲ期,其中Ⅲ期临床前研究要求多中心、完全盲法、随机对照、前瞻性研究设计,以及样本量足够大,以最大限度地模拟真实临床环境;②在再灌注基础上实施脑细胞保护治疗;③从单一靶点转变为多靶点的脑细胞保护治疗。
与此同时,英国国家3Rs中心(NC3RS)也发布了动物研究:体内实验报告(ARRIVE)指南。
卒中临床前评估网络(SPAN)(https://spannetwork.org/)采用了新颖的多臂、多阶段方案设计,对所有研究项目均采用标准化实验协议及标准操作程序(SOP),并对研究人员进行了专项培训。进行具体实验设计和执行实验方案时,研究者需遵循以下关键准则和步骤,以确保研究的严谨性与合理性、结果的可信度与可重复性,从而完成高质量、高精度的临床前研究:
01
在实验设计阶段,研究者需遵循STAIR/ARRIVE指南,提供详细的理论假设、临床前Ⅰ、Ⅱ、Ⅲ期方案、预期结果、实验流程等,且对其他不可控的干扰因素进行解释说明。
选择临床前效应评估时,将实验的基础机制体现在终点结局评估上;计算样本量时,需考虑标准偏差并进行合理的先验计算,过大的样本量并不一定会带来更好的结果;筛选样本时,还需要严格符合预先规定的客观标准,以减少对结果的选择偏倚。
在实验过程中,研究者需贯彻随机盲法原则,并实施多中心独立重复研究。
将动物模型最大限度地再现于临床情景,提高模拟率:①建立合理的动物模型;②选择合适的动物种类;③考虑年龄、性别、共病等因素;④统一标准化参数;⑤明确给药时间、方式及剂量效应关系;⑥关注动物昼夜节律;⑦选择全面的终点结局评估标准进行疗效评估,包括神经功能、神经影像学、行为学等评估。
中国卒中学会提出声明:呼吁参照SPAN理论和设计开展缺血性卒中的临床前研究,尤其强调多中心、严格盲法、合适样本量、多模式动物、多维度终点评估的临床前研究,以提高转化效率。
非血管再通患者的脑细胞保护治疗
SAINT Ⅰ研究显示出了2,4-硫苯基-N-叔丁基硝基酮(NXY059)改善卒中患者临床预后的积极作用,但SAINT Ⅱ结果并未显示出NXY治疗有利于改善患者的90 d mRS评分。
TASTE研究结果显示,卒中后90 d,依达拉奉右莰醇注射液对主要结局的疗效优于依达拉奉。
TASTE-SL研究结果显示依达拉奉右莰醇舌下片相比于安慰剂,可显著改善AIS患者的预后,而且安全性良好。
血管再通治疗前后的脑细胞保护
AGAIN研究提示了不同的给药方式作用效果可能不同。
ESCAPE-NEXT研究结果提示Nerinetide(NA-1)联合血管内治疗(EVT)相较于单独EVT治疗,不能改善患者预后。
TASTE-2研究已完成全部患者随访,其主要结果将在2024年第16届世界卒中大会上发布。
中药脑细胞保护
一项多中心、双盲临床RCT的主要结局显示试验组患者28 d的卒中复发率更低;次要结局显示试验组患者28 d预后较好,但该研究未进行更长时间(90 d)的临床预后观察。
国内另一项开放性、盲法评估终点的RCT结果提示,静脉给予银杏内酯更有可能获得良好预后。
一项多中心联合的Ⅱ期RCT证实了自体骨髓单核干细胞(BMSCs)的安全性;另一项RCT则未观察到发病两周内的卒中患者明显获益于自体间充质干细胞治疗。
RESTORE BRAIN结果显示S44819并未改善AIS患者发病90 d的不良预后,但为卒中恢复期的药物治疗提供了潜在靶点和方向。
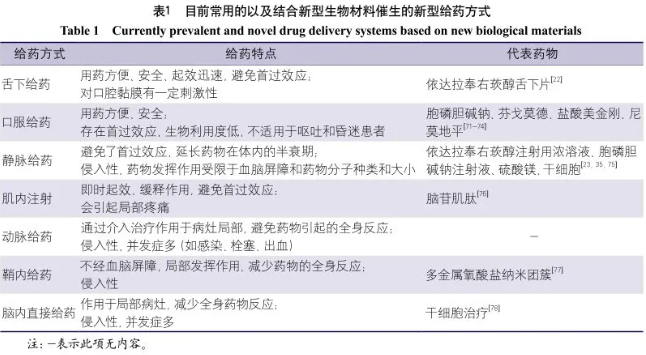
静脉及口服给药为目前常用且常规的给药方式,舌下给药也显示出良好的应用前景。其他新型的给药方式,如经鼻给药、皮下植入、纳米颗粒、水凝胶等,目的在于使药物在局部发挥作用,在增加药物生物利用度的同时减少药物的全身不良反应。目前,药物通过上述给药途径未显示出更好的脑细胞保护作用,未来仍需更多的临床研究进行探索(表1)。
多项临床研究对RIC治疗不同类型缺血性脑血管病患者的安全性和有效性进行了探索。
实验性和局灶低氧脑损害模型相关研究均提示低温具有显著的神经保护作用。另外,针对后循环AIS机械取栓后患者低温治疗的安全性、可行性及初步有效性,也正在进行相关研究。
多项研究结果显示ECP治疗安全且有效,可改善患者的大脑中动脉血流速度、神经功能及善缺血性卒中伴发的自主神经功能障碍。
有临床前研究表明,刺激SPG可以使大鼠皮质血管舒张,改善脑局部缺血,降低梗死体积。一项RCT结果显示,对于发病24 h内未接受再灌注治疗的前循环缺血性卒中患者,接受SPG或假刺激的3个月的临床预后差异无统计学意义,但是皮质受累患者的结局优于其他部位病变者。另一项RCT显示,对于发病8~24 h且未接受再灌注治疗的前循环卒中患者,在皮质受累患者中,SPG组3个月临床结局改善,且刺激强度和预后之间存在着倒U形的剂量-反应关系,低-中强度的刺激预后更好。
中国卒中学会提出声明:多靶点机制的脑细胞保护剂临床疗效总体上优于单一机制药物,呼吁开展更多高质量的多靶点脑细胞保护药物临床研究;积极开展非药物类脑细胞保护研究以及药物叠加非药物的综合脑细胞保护研究;积极开展多时相的联合脑细胞保护研究;临床上按照相关指南积极使用已经获得临床研究证据的脑细胞保护措施。
对于改善缺血性卒中患者预后,脑细胞保护治疗仍然是重要且有前景的治疗方法之一。大量的临床前研究和初步临床研究结果提示脑细胞保护药物具有广泛的应用前景。AIS脑细胞保护治疗要积极探索更多新靶点,尤其要特别关注多靶点综合及联合干预等方法;呼吁关注和探索不同药物、不同给药方式的差异,同时要兼顾并进一步推进非药物治疗;参照STAIR和SPAN策略进行多中心、双盲、多模式动物模型等标准化的临床前研究,缩小基础研究到临床研究的鸿沟;推进AIS院前和院内脑细胞保护治疗的大规模临床研究;当相关临床证据足够有力时,应在符合医疗质量管理的框架下积极促进其向临床转化,推进更加个体化精准治疗模式,让更多患者从中受益。
本文转自:中国卒中杂志
查看更多