密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





栏目介绍
北京大学人民医院急诊科经典学术活动《周三查房》,自2020年11月起入驻中国医学论坛报·壹生急诊学院,每周三、五定时更新,经典病例结合急诊科核心知识点讲解,全部免费开放,供临床同道交流学习。更多内容,请安装壹生App,关注“急诊”频道。
课程信息
讲题:绝命打工人
讲者:王惠 医生(北京大学人民医院)
讨论专家:王凯、朱继红教授等
上线时间:8月17日(周三)
温馨提示:微信搜索“壹生急诊学院”,关注后免费获得上课提醒,精彩内容不错过
知识点学习
病例一
1、病例特点
患者王某,男性,47岁,因“发热伴意识障碍 20 分钟”来诊。
现病史:患者于20分钟前在工厂上班过程中突然晕倒在地、意识不清,呼之不应,伴恶心、呕吐一次,呕吐物为胃内容物,无咖啡样物,非喷射性, 无肢体抽搐,无大小便失禁,拨打120,120医师到达现场时,测体温 39.9℃, 给予吸氧、物理降温及对症处理,送入我院发热门诊,门诊予以输液、物理降温转入急诊。
既往、个人、家族史:无基础病史。1天前感身体发热,具体体温未测,无寒战,自行前往办公室休息,休息后缓解,未予特殊处理。为车间生产建筑固件流水线工人,工作环境厂房内相对闷热。发病距离上班时间1小时。
入院查体:T39.9℃ P150 次/分 R30 次/分BP 132/69mmHg。体型肥胖,急性面容,昏迷状态,皮肤干热无汗,颈软无抵抗,全身皮肤可见散在抓痕, 部分已结痂。面部肌肉抽搐,双侧瞳孔等大等圆,对光反应灵敏。双肺呼吸音粗,双下肺呼吸音低,可闻及湿性啰音,心率150次/分,律齐,各瓣膜听诊区未闻及病理性杂音。腹部查体无异常。双侧病理征未引出。
入院检查:
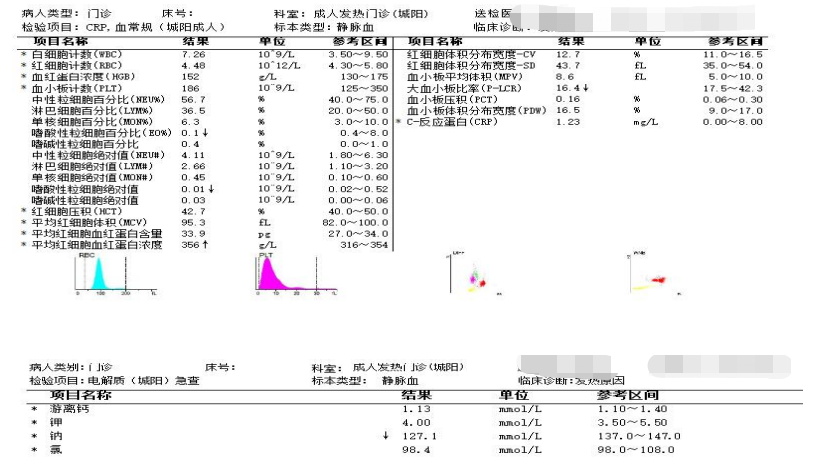
心电图未见明显异常。
头颅CT未见异常。
胸腹盆CT:双肺渗出性改变,胃肠都扩张,乙状结肠积液
2、处理措施
气管插管,呼吸机辅助通气
冰块物理降温
补液扩容
联系重症监护室收入院
3、诊断
发热伴意识障碍原因 热射病? 脓毒症? 肝功能受损肾功能受损
病例二
1、病例特点
患者郑某,男性,57 岁,因“突发意识丧失 1 小时”来诊。
现病史:患者于1小时前在露天工地工作一天后突然出现言语混乱,继而瘫软在地、意识丧失、呼之不应,当时无肢体抽搐,无恶心、呕吐,无腹泻,其工友送至我院急诊科。
既往史:近2天有“感冒”病史,自行服用药物治疗,具体不祥。为建筑工地 工人,当天高温天气,温度高达35摄氏度,地面可达60度左右,已连续工作 1 天。
入院查体:T41.9℃ P124 次/分 R25次/分BP109/83mmHg,昏迷状态,皮 肤干热无汗,颈软无抵抗,呼吸深大,双侧瞳孔等大等圆,对光反应存在。 双肺呼吸音粗,未闻及干湿性啰音。心率 124 次/分,律齐,各瓣膜听诊区未闻及病理性杂音。腹部查体无异常。双侧病理征未引出。
入院检查:

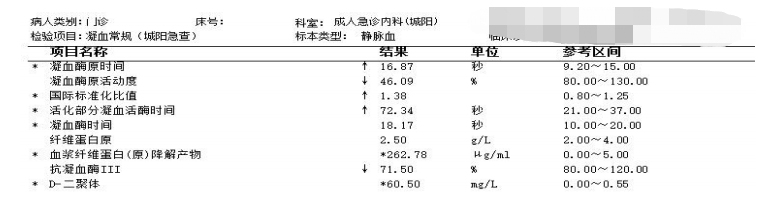
血气分析示:PH 7.437,PCO2 23.3mmHg,PO2 70.1mmHg,BE-8.5mmol/L, HCO3- 19.0mmol/L,阴离子间隙 13.6mmol/L,乳酸 5.6mmol/L。随机血糖 6.7mmol/L。
肝胆胰脾及腋窝、腹股沟淋巴结示左侧腋窝淋巴结肿大,余未见明显异常。
2、处理措施:
气管插管,呼吸机辅助通气
冰毯物理降温,降至 38.9 时停用
补液扩容
乌司他汀抗炎及对症支持治疗
输注冰冻血浆改善凝血
3、病例特点
2 例均为中年男性,均急性起病;
主要以“高热伴意识障碍”为临床表现;
实验室检查有肝功能损害、肾功能损害、心肌损害、凝血功能异常及横纹肌 溶解;
工作环境相对高温、闷热。
4、知识点学习
中暑是指在高温和热辐射的长时间作用下,机体体温调节障碍,水、电解质代谢紊乱及神经系统功能损害的症状的总称。
中暑致病因素
高温环境作业,室温>32℃、湿度>60%,通风不良的环境中长时间或强体 力劳动。
产热增加:发热、甲亢;散热障碍:肥胖、紧身不透风;汗腺功能障碍;其 他:年老体弱、精神紧张。
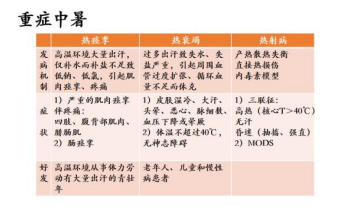
热射病(heat stroke,HS): 是由于暴露于热环境和/或剧烈运动所致的机体产热与散热失衡,以核心温度升高>40℃和中枢神经系统异常为特征,如精神状态改变、抽搐或昏迷,并伴有多器官损害的危及生命的临床综合征。
热射病分类
经典型热射病(classic heat stroke,CHS):主要由于被动暴露于热环境引起机体产热与散热失衡而发病。常见于年幼者、孕妇和年老体衰者,或者有慢性基础疾病或免疫功能受损的个体。
劳力型热射病(exertional heat stroke,EHS):由于高强度体力活动引起机体产热与散热失衡而发病。尽管EHS在高温高湿环境中更容易发生,但环境条件并非必需。
热射病的病理生理机制

经典热射病的临床表现
致热源主要来自外部环境(如热浪)
多见于年老、年幼、体弱和有慢性疾病的患者
一般为逐渐起病。前驱症状不易被发现,1~2d 症状加重
出现意识模糊、谵妄、昏迷等,体温升高达 40~42℃,常伴有大小便失禁、 心衰、肾衰等表现。
劳力型热射病临床表现:
见于健康年轻人
在高温高湿环境下,高强度劳动后出现
突感全身不适,如极度疲劳、持续头痛、运动不协调、行为不当、判断力受损、面色潮红或苍白、恶心、呕吐、晕厥等,可伴有大量出汗或无汗,继而体温迅速升高达 40℃以上, 出现谵妄、癫痫发作、意识水平下降和昏迷等中枢神经系统严重受损表现。也有患者缺乏先兆表现而在运 动中突然晕倒或意识丧失而发病
器官受损表现
热射病通常以神经系统受损表现为主,同时合并其他多个脏器受损表现。
但患者的临床表现可存在较大差异,甚至是不典型表现。
EHS 常有严重的横纹肌溶解,急性肾损伤、肝损伤和 DIC 出现更早,甚至 在发病几小时内即可出现,且进展更快;CHS 的表现可与基础疾病的表现混杂在一起,易引起误诊。
中枢神经系统功能障碍:
是热射病的主要特征,早期即可出现严重损害,表现为谵妄、 嗜睡、癫痫发作、昏迷等;还可出现其他神经系统异常表现, 包括行为怪异、幻觉、角弓反张、去大脑强直等。部分患者后期可遗留长期 的中枢神经系统损害,主要表现为注意力不集中、记忆力减退、认知障碍、 语言障碍、共济失调等。
凝血功能障碍:
直接热损伤和热相关肝功能异常均会导致凝血功能障碍,临床表现为皮肤瘀点、瘀斑及穿刺点出血、结膜出血、黑便、血便、咯血、血尿、颅内出血等。合并 DIC 者约占 45%,提示预后不良,凝血功能障碍可表现为血小板计数及纤维蛋白原进行性下降,纤维蛋白降解产物和D二聚体升高,PT 和 APTT明显延长,抗凝血酶活性下降。
重度肝损伤:
是 EHS 的重要特征,与直接热损伤及低血压、内脏供血再分配相关。最常见的表现为乏力、纳差和巩膜黄染。化验显示谷草转氨酶、谷丙转氨酶、乳酸脱氢酶在发病后迅速升高,3~4d达峰值(部分患者也可在 2 周时达峰),AST最高可升至9000U/L以上,ALT和LDH最高可升至10000U/L以上,之后随病情好转逐渐下降;而胆红素的升高相对滞后,通常在热射病 发病后 24~72h 开始升高。以间接胆红素升高为主的进行性黄疸往往提示预后不良。
肾损伤:
与直接热损伤、容量不足导致的肾前性损害、肾灌注不足、横纹肌溶解及 DIC 等多种因素有关,表现为少尿、无尿,尿色深(浓茶色或酱油色尿)。25%~35%的EHS患者和 5%的 CHS 患者出现急性少尿型肾衰竭。
呼吸功能:
早期主要表现为呼吸急促、口唇发绀等,需要机械通气的患者约占 60%,大约10%的患者可发展为急性呼吸窘迫综合征 ARDS。
胃肠道功能:
急性期由于高热、血容量减少及运动时胃肠道缺血、机体氧化应激、DIC 等因素损害,可造成胃肠道黏膜缺血、肠壁水肿、肠腔积液,甚至出血。发病 72h内即可出现胃肠功能紊乱表现:恶心呕吐、腹痛腹泻,严重者可出现消化道出血、穿孔、腹膜炎等。由于肠道内皮损伤,肠道细菌及毒素移位,可诱发或者加重热射病的全身炎症反应、肠源性感染甚至休克, 影响热射病患者预后。
心血管功能:心肌损伤在发病第1天即可出现,肌酸激酶(CK)、肌酸激酶同工酶(CK-MB)和肌钙蛋白 I(cTnI)均呈不同程度升高。患者早期表现为高动力状态、心指数(CI)增加及外周血管阻力(SVR)降低,随着心血管损害加重,逐渐转变为低动力状态,CI 降低,SVR 升高。心血管功能不全的临床表现以心动过速、低血压为主,也有少数窦性心动过缓的报道。
横纹肌溶解:
热射病的严重并发症,与线粒体异常、糖脂代谢异常、炎性肌病有关,表现为肌肉酸痛、僵硬、肌无力、茶色尿、酱油尿,后期可出现肌肿胀和骨筋膜室综合征,最终可导致急性肾衰。CK 升高早期往往并不突出,之后逐渐升高,常在发病 5~7d 达到高峰,其峰值最高可达 40 万 U/L;血肌红蛋白(Mb)常>1000ng/ml,高者可达 70 000~80 000ng/ml。
5、治疗
一、现场急救重点:①快速、有效、持续降温;②迅速补液扩容;③有效控制躁 动和抽搐;
积极有效降温方法
现场降温目标:核心温度在 30min 内迅速降至 39.0℃以下,2h 内降至 38.5℃以 下。建议当核心温度降至 38.5℃时即停止降温措施,维持直肠温度在 37-38.5℃, 以免体温过低。①蒸发降温②冷水浸泡③冰敷降温④体内降温⑤不建议药物降温。
体内降温方法:
胃管灌洗:用 4~10℃ 生理盐水胃管灌洗(1min 内经胃管快速注入,总量10ml/kg,放置 1min 后吸出,可反复多次);
直肠灌洗: 4~10℃ 生理盐水直肠灌洗(深度不小于 6cm,以 15~20ml/min 的速度注入总量 200~500ml,放置 1~2min 后放出,可反复多次)
静脉输注:本共识建议 60min 内输注 25ml/kg 或总量 1000~1500ml 的 4℃生理盐水。
快速液体复苏方法
在现场第1小时输液量为 30ml/kg 或总量 1500~2000ml(如已启动冷盐水降温, 其量应纳入总量管理),之后根据患者反应(如血压、脉搏和尿量等)调整输液速度,维持非肾衰竭患者尿量为 100~200ml/h,同时避免液体过负荷。
应避免早期大量输注葡萄糖注射液,以免导致血钠在短时间内快速下降,加 重神经损伤。
二、转运后送
推荐“边降温边转运”原则,当降温与转运存在冲突时,应遵循“降温第一,转 运第二”的原则。
三、院内治疗
目标温度管理
持续体温监测:本共识建议尽可能使用直肠温度来监测热射病患者的核心温度。
有效控制体温:①控温毯:设定 为 38.5℃、停机温度 37.5℃、毯面温度 4℃; ②血管内热交换降温;③不推荐药物降温。④连续性血液净化治疗; 维持目标温度:推荐 38.6-39℃时终止冷水浸泡降温措施,38℃时终止蒸发 降温措施
气道管理与呼吸支持
在积极控制核心温度的同时,注意保持患者气道通畅。多数热射病患者存在意识障碍,需要进行气道保护,建议早期积极进行气管插管。不建议早期行气管切开术。
循环监测与管理
主要表现为血容量不足和心脏功能障碍,在现场液体复苏的基础上,对住院的热射病患者进一步评估循环状态和组织灌注情况,根据液体反应性结果决定是否继续进行液体复苏,并在复苏过程中动态监测血压、心率、CVP、ScvO2、Pv-aCO2、尿量、乳酸水平,动态观察组织低灌注表现有无改善。既要充分液体复苏,又要避免液体过负荷。
凝血功能障碍的治疗
替代治疗:补充凝血因子、血小板等
抗凝治疗:如凝血酶-抗凝血酶复合物(TAT)、D-二聚体(DD)、纤维蛋白降解产物 (FDP)和纤溶酶-α2 抗纤溶酶复合物(PIC)显著升高,全血功能监测结果显示显著低凝,同时合并显著脏器功能损害的情况下,即可在启动目标导向替代治疗的同时启动抗凝治疗。
抗凝药物停药时机:当凝血功能基本纠正,具体表现为 PLT 可自行维持在正常水平,DD、FDP、PIC 等凝血指标基本正常即可停用抗凝药物。如果合并深静脉血栓,需持续抗凝治疗至少3个月。
中枢神经系统损伤与脑保护
主要措施包括: ①快速有效降温 ②气管插管保护气道 ③有效镇痛镇静 ④甘露醇脱水治疗:在脑灌注保证的前提下使用 ⑤高压氧治疗
肝功能损伤的治疗
目尚无循证学证据证实有特效的保肝药物,最有效的措施仍是早期快速降温和支持治疗。
胃肠功能保护及治疗
早期有效降温和积极液体复苏是减轻或防止胃肠损伤的最重要措施。在胃肠功能保方面,临床上的主要措施是早期肠内营养。在血流动力学不稳定及疾病早期 (72h 内)不主张给予肠内营养及补充益生菌。72h 后如患者血流动力学及内环境稳定且无消化道出血和麻痹性肠梗阻,应尽早给予肠内营养。
横纹肌溶解综合征的治疗
积极降低患者核心温度及控制肌肉抽搐是防止肌肉持续损伤的关键。 (1)液体治疗及碱化尿液:保持尿量(非肾损伤患者)在 200~300ml/h;输注 5%NaHCO3 注射液以维持尿液pH在6.5以上,但动脉血气 pH 不应>7.5。(2)利尿剂的应用:本共识无推荐意见 (3)CBP:对于难治性高钙血症、严重高钾血症、代谢性酸中毒和无尿患者建议血液净化治疗。
血液净化治疗
6、主任点评
第 1 例患者影像学可见双肺炎症,考虑热射病的病人不能忽视潜在的感染因素。第 2 例患者来诊血常规提示三系都低,治疗后虽有上升趋势,是否可以排除血液病,其次西直门院区核心体温监测有皮温、血温等,希望以后青岛院区也能具备相应监测技术。
请您为本课程进行评价