密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过






栏目介绍
北京大学人民医院急诊科经典学术活动《周三查房》,自2020年11月起入驻中国医学论坛报·壹生急诊学院,每周三、五定时更新,经典病例结合急诊科核心知识点讲解,全部免费开放,供临床同道交流学习。更多内容,请安装壹生App,关注“急诊”频道。
课程信息
讲题:酮体不曾缘客扫,降糖今始为君开
讲者:柳欣宇 医生(北京大学人民医院)
讨论专家:迟骋、朱继红教授等
上线时间:7月22日(周五)
温馨提示:微信搜索“壹生急诊学院”,关注后免费获得上课提醒,精彩内容不错过
知识点总结
1、病例特点
患者男,73 岁,主因“喘憋 4 天,加重 1 天”入院。
现病史:患者 4 天前无诱因出现喘憋、呼吸急促,口唇青紫,伴咳嗽、白 痰,无发热,无前胸及后背疼痛,无大汗,无腹痛腹泻,于我院急诊就诊,指脉 氧 93%,动脉血气示低氧低碳酸,肺动脉 CTA 示“肺动脉主干及大分支未见明确 肺栓塞征象,肺动脉主干增宽;对比 2020-10-15 胸部 CT:右肺下叶小结节影无 著变,考虑陈旧性病变;双肺多发陈旧病变,无著变;右肺上叶前段局限性肺气 肿;右侧叶间胸膜、双侧胸膜增厚无著变;新见双肺局部肺组织膨胀不全;甲状 腺左叶强化欠均匀”,予拜复乐抗感染、化痰平喘等药物治疗,喘憋、咳嗽症状 未见明显变化。1 天前,患者喘憋症状明显加重,咳黄痰,伴吞咽困难、言语不 清,于我院急诊就诊,查指脉氧 63%,动脉血气示 pH 7.257、PaCO2 56.8mmHg、 PaO2 53.1mmHg,以 II 型呼吸衰竭收入急诊抢救室,予无创呼吸机辅助通气,拜 复乐+罗氏芬+泰能抗感染及化痰平喘等药物治疗,症状未见明显好转。监测血常 规:WBC 13.30-15.96×10^9/L,NEU% 86.6-72.4%,NEUT 11.52-11.53×10^9/L; D-dimer 318-240-349ng/ml。后转入监护三区。
既往史、个人史:高血压病史 6 年,最高 190/160mmHg,平素口服替米沙坦 、络 活喜控制血压,血压控制在 140/90mmHg;否认糖尿病病史及家族史;阑尾炎术后 多年;吸烟史 20 余年,已戒 2 月余,饮酒史 20 余年。
入院查体:身高 183cm、体重 87kg、BMI 26kg/m2,体温:36℃ 脉搏:86 次/分 呼吸:21 次/分 血压:120/78mmHg。神清,一般状态尚可,双肺呼吸音粗,未闻 及干湿性啰音,心率 86 次/分,律齐,未闻及杂音,腹部膨隆,压痛反跳痛阴性, 双下肢不肿。双侧足背动脉搏动正常,双下肢温度觉、痛觉正常。
2、初步诊断
糖尿病酮症酸中毒、高血压病、阑尾炎术后。
3、知识点学习
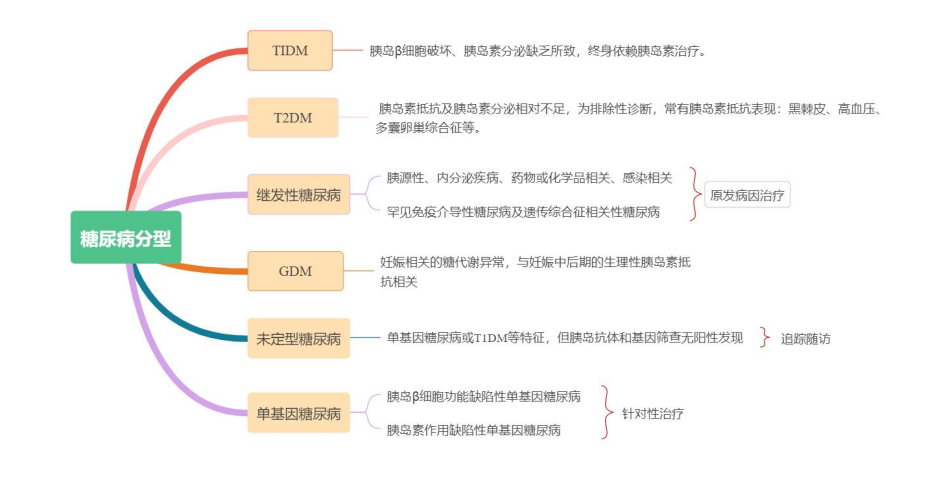
糖尿病的分型:
糖尿病的分型参考指标:
a)胰岛β细胞功能:血清 C 肽是临床评价胰岛 β 细胞功能的主要指标。采用胰 高糖素或混合餐耐量试验检测空腹和刺激后 C 肽,对胰岛功能判定较准确。临床 中,用空腹 C 肽和随机 C 肽代替。尚缺乏公认的判断截点值,通常认为刺激后 C 肽<200 pmol/L 提示胰岛功能较差;刺激后 C 肽<600 pmol/L 提示胰岛功能受损, 应警惕 T1DM 或影响胰岛发育及分泌的单基因糖尿病可能;刺激后 C 肽≥600 pmol/L 提示胰岛功能尚可,诊断 T2DM 可能性大。血糖水平对 C 肽有较大影响, 应将血糖控制在 5~10 mmol/L 进行检测;过低或过高血糖均会抑制内源性胰岛素 分泌。C 肽水平可随病程进展变化,应注意随访,勿按单次 C 肽结果对胰岛功能 下定论。
b)胰岛自身抗体:胰岛自身抗体是反映胰岛β细胞遭受自身免疫攻击的关键指标。 常见的胰岛自身抗体包括谷氨酸脱羧酶抗(GADA)、胰岛素自身抗体(IAA)、 胰岛细胞抗原 2 抗体(IA‑ 2A)和锌转运体 8 抗体(ZnT8A),多用于诊断自身 免疫性 T1DM。胰岛素治疗常致产生胰岛素抗体(IA),而目前常用的检测方法 不能区分 IA 与 IAA,IAA 应用于糖尿病分型仅限于未用过胰岛素或胰岛素治疗 2 周内的患者。已知胰岛自身抗体中,GADA 敏感性最高,建议将其作为糖尿病免 疫分型诊断的首选指标。
C)其他指标:①血清胰岛素:空腹水平升高反映胰岛素抵抗。 ② HbA1c:是评 估血糖控制的金标准。对糖尿病分型的价值主要用于暴发性 T1DM 的识别。发病 HbA1c<8.7%是暴发性 T1DM 的必备诊断条件。③其他相关指标检测对继发性糖尿 病的诊断有辅助价值。血、尿淀粉酶有助于胰源性糖尿病的鉴别;乳酸检测有助 于线粒体糖尿病的鉴别;抗核抗体等其他自身抗体检测有助于 B 型胰岛素抵抗的 鉴别;眼底检查、电测听、声阻抗、肌电图检测,对 Wolfram 综合征、线粒体糖尿病、神经系统遗传病等继发性糖尿病有重要提示作用;
糖尿病分型诊断标准:
a)T1DM 的亚型

①经典 T1DM:经典 T1DM 发病高峰在 10~14 岁,诊断依据典型的临床表现,如发病 年龄通常<20 岁,“三多一少”症状明显,以酮症或酮症酸中毒起病,非肥胖,血清 C 肽水平明显降低,依赖胰岛素治疗,且大多数有胰岛特异性自身抗体。
②暴发性 T1DM:多见于亚洲人群,诊断标准为:高糖症状出现 1 周内发展为酮症或 酮症酸中毒;首诊血糖≥16 mmol/L,且 HbA1c<8.7%;空腹血 C 肽水平<100 pmol/L 和(或)负荷后血 C 肽水平<170 pmol/L。
③自身免疫性 T1DM:可急性起病,亦可缓慢发病。缓发自身免疫性 T1DM 根据发病 年龄 18 岁为界,区分为 LADA 和青少年隐匿性自身免疫糖尿病(LADY)亚型 。 LADA 的诊断标准为:(Ⅰ)糖尿病起病年龄≥18 岁;(Ⅱ)胰岛自身抗体或胰岛自 身免疫 T 细胞阳性;(Ⅲ)诊断糖尿病后不依赖胰岛素治疗至少半年。同时具备上述 三项可诊断 LADA。而<18 岁起病并具有上述第(Ⅱ)(Ⅲ)项的青少年患者,可诊 断为 LADY。LADA 与 LADY 早期与 T2DM 具有类似代谢特征,其胰岛功能衰退快于 T2DM 而慢于经典性 T1DM。
④特发性 T1DM:具有 T1DM 的典型临床特征但胰岛自身抗体阴性,其胰岛β细胞破 坏的确切机制尚不明确。研究表明,T1DM 患者约 30% 携带 HLA‑ DQ 易感基因型 , 部分存在 GAD 65 反应性 T 细胞;亦有报道约 20%年轻起病特发性 T1DM 患者基因检 测被诊断为单基因糖尿病。特发性 T1DM 亚型可认为是暂时性诊断,对其病因探讨甚 为重要;进行 C 肽动态观察、随访 C 肽变化(病程 3 年内随机 C 肽<200 pmol/L,考虑 为特发性 T1DM;如 C 肽>200 pmol/L,考虑为 T2DM)基因及胰岛免疫检测,将有助 于明确其病因。
b)单基因糖尿病:
表现为明显高胰岛素血症、皮下脂肪减少、黑棘皮、多囊卵巢 及高雄激素血症。严重胰岛素抵抗单基因糖尿病:包括胰岛素受体基因突变、胰 岛素受体下游信号转导基因突变等所致的糖尿病,具有多种综合征类型。A 型胰 岛素抵抗综合征、Donohue (矮妖精貌综合征)、 SHORT 综合征。脂肪萎缩单基因糖尿病:出生早期即出现异常,全身脂肪组织几乎缺如,婴儿期即有血脂代谢异 常和明显高胰岛素血症,患者容易夭折,常在青少年时期发生糖尿病,蛋白尿多见。
C)继发性糖尿病:
继发性糖尿病是一类由特定疾病或药物等因素引起血糖升高的 糖尿病类型。包括胰源性糖尿病、内分泌疾病性糖尿病、药物或化学品相关性糖 尿病、感染相关性糖尿病、罕见免疫介导性糖尿病及遗传综合征相关性糖尿病。1. 胰源性糖尿病:任何引起胰腺广泛损伤的疾病均可能导致糖尿病,包括纤维钙化 性胰腺病、胰腺炎(含 IgG4 相关性疾病)、胰腺切除、胰腺肿瘤等。这些疾病通 过损伤胰岛β细胞和减少胰岛素分泌,导致糖尿病。2.内分泌疾病性糖尿病:多种 内分泌激素具有拮抗胰岛素作用,如生长激素、皮质醇、儿茶酚胺、胰高糖素、 甲状腺激素等。3.药物或化学品相关性糖尿病:多种药物或化学品可通过拮抗胰岛 素作用、直接破坏胰岛 β 细胞或活化免疫状态诱导自身免疫损伤胰岛β细胞。
D)妊娠期糖尿病:
GDM 是指与妊娠状态相关的糖代谢异常,但未达到非孕人群 糖尿病诊断标准,与妊娠中后期的生理性胰岛素抵抗相关。GDM 诊断标准为:在 孕期任何时间行 OGTT:5.1 mmol/L≤ 空 腹 血 糖,1 h 血 糖 ≥10.0 mmol/L,8.5 mmol/L≤2 h ,任 1 个点血糖符合上述标准即诊断 GDM。
E)T2DM :
是糖尿病患者中最主要的群体,T2DM 为排除性诊断,其主要发病原 因是胰岛素抵抗及胰岛素分泌相对不足;T2DM 患者临床表型异质性大。通常发 病年龄较大、体型偏胖及代谢紊乱;起病缓慢、症状不明显、无需依赖胰岛素治 疗;可有明确的 T2DM 家族史;常有胰岛素抵抗相关表现,如黑棘皮、高血压、 血脂异常、代谢综合征、多囊卵巢综合征等。部分 T2DM 具有酮症倾向,需要对 其胰岛功能、胰岛自身抗体及基因筛查及随访而明确诊断。
F)未定型糖尿病:对具有疑似单基因糖尿病或 T1DM 等临床特征,但胰岛抗体和 基因筛查无阳性发现者,采用"未定型糖尿病(classifying diabetes)"这一名称,以 突显其仍需随访及今后病因确诊的必要性。
4、主任点评
糖尿病分型现已扩增至 6 种,针对在急诊初次就诊的 DKA 患者,来诊即会 进行胰岛素的治疗,在治疗期间我们要关注患者 C 肽变化情况,有助于区别 1 型和 2 型糖尿病,此外课件中引用的指南中提到的妊娠糖尿病诊断标准,再进一步核实。
请您为本课程进行评价