查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





皮肤是身体健康的一面镜子,反映身体这部仪器运转是否正常。皮肌炎是皮肤科及风湿免疫科的常见疾病,但很多人不知道,皮肌炎患者恶性肿瘤的并发率很高,约为29%。
合并肿瘤的皮肌炎患者,不仅有并发肿瘤的症状,并且皮肌炎的表现也更明显。常呈现为弥漫性鲜红至棕红色水肿斑,尤其以头脸部最为明显,似醉酒貌,伴深褐色、灰褐色针头大色素斑与扩张的毛细血管,临床称为毒性红斑。
皮肌炎与肿瘤发生的先后顺序是怎样的?约34%的恶性肿瘤发生于皮肌炎之前,约26%的恶性肿瘤和皮肌炎同时发生,约40%的恶性肿瘤发生于皮肌炎之后。
皮肌炎并发的恶性肿瘤有哪些?常见于胃肠道、食道、肺、乳腺、前列腺、卵巢、子宫、肾、睾丸、鼻咽部等,亦可发生于肝、胆囊、腮腺、胸腺、扁桃体、甲状腺、膀胱、汗腺等,少见的有黑素瘤、网状细胞肉瘤、霍奇金病、淋巴肉瘤、粒细胞白血病与类白血病反应等。
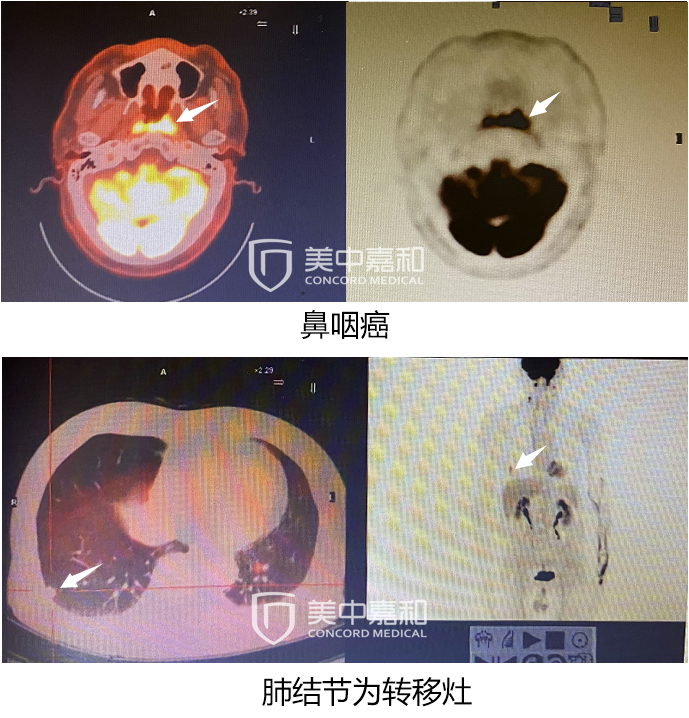
PET/CT检查图,上图为鼻咽癌,下图为肺结节转移灶
此次参加多学科会诊的莫先生,已到花甲之年。去年,头脸部出现红斑,医生诊断为皮肌炎。诊断皮肌炎后,进一步的肿瘤排查是很有必要的。PET/CT全身检查时,发现患了鼻咽癌;双肺出现结节,疑似转移性病变。当地医院给予6周期的化疗后,患者及家属担心疾病恶化,希望寻求遏制肿瘤转移的最佳方案。
且看美中嘉和国际多学科会诊专家团将为其量身定制何种方案。

会诊纪实
国际多学科会诊,为患者制定“一人一方案”,其合理化和个性化的诊疗能提升患者生存率,缩短患者诊断和治疗等待时间,同时避免多处问诊、重复检查带来的费用和负担。
会诊开始,与会专家全面、完整地了解了患者的病历、影像等资料,仔细倾听了患者及家属提出的疑问及诉求,随后,针对患者病情及诉求,来自中、外的肿瘤内科、放疗科、影像科、物理师、技师、护理人员等几十人的医疗队伍,开启了此次的多学科会诊。
患者病历
初步诊断
鼻咽未分化型非角化性癌,cT3N2M1病情介绍
患者,男性,67岁
2019-06诊断“皮肌炎”,治疗过程中,2020-03查PET-CT:鼻咽顶后壁粘膜增厚,代谢增高,考虑恶性可能,双肺结节,部分代谢增高,考虑转移性病变可能。
2019-06鼻咽部病灶活检:(左侧咽隐窝)非角化性癌,未分化型。
2020-04-04至2020-07-30行化疗*6周期:白蛋白紫杉醇 300mg+顺铂 130mg(第1-5周期),末次化疗剂量白蛋白紫杉醇 200mg+顺铂 90mg(第6周期)。期间疗效评估未见。
2020-08-07MRI:鼻咽左侧顶后壁恶性肿瘤治疗后,累及邻近斜坡前缘可能,病变较外院2020-3-19PET/CT 略缩小,请继续随诊。胸部CT:两肺肺气肿伴少许慢性炎症,右肺下叶肺大疱形成。腹部B超:无异常。
患者目前无特殊不适。
查体: ECOG 1, 颈部未触及肿大淋巴结;颅神经(-)。
既往史: 2019-06诊断“皮肌炎”,予羟氯喹、激素、照光等治疗后,目前皮疹较前好转。由于确诊肿瘤,专科医师建议暂不用药。
检验:2020-08-06 全血细胞计数,肝肾功能、电解质无异常。
讨论时刻
肺部是否为转移病灶?如何治疗?
结合化疗前2020-3-19PET/CT,以及本院2020-8-7胸部CT及鼻咽部MRI,优先考虑肺部病灶为转移病灶。该患者的转移灶为寡转移(单器官转移或转移灶数量1-5个)。2016年8月《Head Neck》杂志上发表鼻咽癌回顾性试验,结果显示与多处转移患者比较,寡转移患者5年总生存(OS)率高出31.7%。所以可考虑根治性治疗。
该患者鼻咽左侧顶后壁恶性肿瘤治疗后,累及邻近斜坡前缘可能,病变较外院2020-3-19PET/CT缩小,接近完全缓解(CR)。根据患者的耐受情况,建议同步放化疗。

皮肌炎对放化疗治疗是否有影响?
建议行血浆Epstein-Barr病毒(EBV)DNA检测,对引发皮肌炎的原因进行确认,有助于后续治疗。有研究显示,EBV感染与某些自身免疫性疾病高风险有关,尤其是皮肌炎、系统性红斑狼疮等。
目前来看,皮肌炎以免疫调节剂治疗为主,对化疗治疗的影响较小。
放疗会对病人皮肤造成一定的损伤,并导致放射性皮炎,所以要关注患者皮肌炎的范围和部位。该患者上颈部需要照射,下颈部根据患者一般情况确定是否需要放疗。

会诊结论
经过详细讨论,会诊专家给出如下意见:
EBV-DNA检测;同步放化疗;关注患者皮肌炎病史,关注患者放疗范围内的皮肤情况。
皮肌炎患者一定会得肿瘤吗?不一定。如果皮肌炎患者是50岁以上,建议每年进行一次肿瘤排查,如肿瘤标志物、重点器官的筛查,做到早发现早治疗。

来源:美中嘉和肿瘤防治
查看更多